La enfermedad discapacitante más temida por los jóvenes
Esclerosis Múltiple
Es la enfermedad neurológica crónica más frecuente en adultos entre 20 y 40 años. Se estima que en todo el mundo más de 2.500.000 personas están afectadas por esta patología.
La esclerosis múltiple es una enfermedad compleja que debe abordarse desde una perspectiva médica e integral a todos los niveles y sobre la que actualmente se encuentran abiertas numerosas líneas de investigación, tal y como se destacó hace unos días durante la celebración del V Seminario de Esclerosis Múltiple para Medios de Comunicación: "La EM en el punto de mira: Un abordaje integral", patrocinado por la Fundación Schering España.
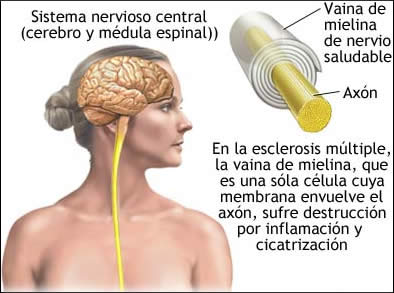
Se trata de una enfermedad crónica desmielinizante del Sistema Nervioso Central que afecta al cerebro y a la médula espinal, causando trastornos físicos, emocionales y cognitivos.
Se estima que en Europa Occidental afecta a 350.000 personas, constituyendo la enfermedad neurológica crónica más discapacitante padecida por adultos jóvenes. En España el número de afectados es de aproximadamente 25.000, aunque los estudios epidemiológicos parecen indicar un aumento de su incidencia, y la tasa de prevalencia es de 60 casos por 100.000 habitantes.
Se denomina "esclerosis" porque a causa de la enfermedad se forma un tejido similar a una cicatriz (escleroso) en ciertas áreas de la sustancia blanca del cerebro y de la médula espinal. Y "múltiple" ya que afecta a varias zonas tanto del cerebro como de la médula espinal.
Una patología con un origen desconocido
Con respecto a las causas que generan esta enfermedad, el doctor Joaquín Argente, neurólogo del So de Neurología del Hospital Universitario Puerta del Mar de Cádiz ha señalado que "desgraciadamente aún se desconocen las claves de su origen, aunque cada vez se sabe más acerca de cómo se produce el daño neurológico. Si bien no se han identificado factores de riesgo ambientales específicos, los estudios indican que existe una susceptibilidad genética relacionada con el sistema inmunológico, que interactuaría con un factor o factores ambientales no identificados, quizá de tipo infeccioso". Esta interacción provocaría una alteración en la respuesta inmune (de tipo autoinmune) que a su vez provocaría la inflamación y la desmielinización propias de la enfermedad.En este sentido, cabe decir que se trata de una enfermedad autoinmune en la que el cuerpo ataca sus propias células. Además, se cree que ciertos virus o bacterias pueden "engañar" al sistema inmune del cuerpo haciendo que ataque a células nerviosas sanas.
Tanto en el cerebro como en la médula espinal existen capas de mielina que protegen y aíslan a las células nerviosas. Con la esclerosis múltiple, la mielina es destruida por procesos inflamatorios en regiones focales del Sistema Nervioso Central llamadas placas. Cuando estas células han sido dañadas o desmielinizadas comienzan a producir fallos en la transmisión de las señales dentro del sistema nervioso. La zona del cerebro o de la médula afectada por placas determina qué tipo de síntomas una persona puede experimentar.
El curso de la esclerosis múltiple es impredecible y puede ser extremadamente variable, en un rango que va desde muy moderada a muy severa. En algunos pacientes las discapacidades severas se desarrollan rápidamente dentro de un período de pocos años después de los primeros síntomas, mientras que otros desarrollan escasas recaídas a través del tiempo. Generalmente, el nivel de discapacidad alcanzado entre los 5 y 10 años desde el inicio de la enfermedad puede ser un índice pronóstico fiable acerca del futuro de la patología.
Las personas que desarrollan esta enfermedad pueden no reconocer de forma inmediata su condición debido a que los síntomas no son específicos y pueden ser similares a los de otras enfermedades neurológicas. Éstos varían dependiendo en gran medida de la localización de las placas de desmielinización dentro del Sistema Nervioso Central.
Los síntomas y signos más comunes son: fatiga, cambios cognitivos y en el estado de ánimo, debilidad o parálisis de los miembros, alteración de la sensibilidad, problemas en la visión (disfunción del nervio óptico), problemas en el habla, dificultades al caminar y en las habilidades motoras, problemas en la función vesical e intestinal y disfunción sexual.
La mayoría de los enfermos, entre el 80 y el 85 por ciento, tienen una evolución de la enfermedad en forma de brotes, tal y como destacó el doctor Argente, en los cuales experimentan de forma brusca algunos de los síntomas, lo cual indica actividad de la enfermedad, seguido de una etapa de remisión o periodo de tiempo de ausencia de síntomas y recuperación total o parcial de las funciones perdidas. Sin embargo, aunque el paciente no experimente síntomas, las lesiones (las áreas de inflamación y lesión) pueden continuar su desarrollo, afectando al Sistema Nervioso Central.
Jóvenes de entre 20 y 40 años, lo más afectados
La esclerosis múltiple se desarrolla generalmente en adultos jóvenes entre 20 y 40 años de edad, aunque puede comenzar más tarde o más temprano, y afecta más a la mujer que al hombre en una proporción de 2 a 1. Además, los descendientes de caucásicos europeos padecen más esta enfermedad que otras etnias y su prevalencia es mayor en zonas templadas, siendo muy baja en zonas tropicales y subtropicales.Todos los expertos coinciden en señalar que su importancia radica fundamentalmente en que afecta a personas que están en una etapa de la vida donde, en general, se experimentan las mayores expectativas y proyectos. Las consecuencias inevitables de la enfermedad impactan en las decisiones del paciente y de su entorno familiar en distintos aspectos: desde sus actividades cotidianas, al modelo de vivienda, al hecho de tener hijos o no, hasta el plano de lo laboral. Muchas personas deben modificar sus hábitos de vida, porque la patología es un factor condicionante debido a las limitaciones que les impone. Si bien el apoyo médico y sanitario, del entorno humano, y la rehabilitación, son muy importantes, el impacto sobre la calidad de vida es indudable.
En la actualidad se han definido cuatro formas diferentes de evolución clínica de esta enfermedad. La primera de ellas es la denominada Esclerosis Múltiple remitente-recidivante (EM RR). Supone el 85-90 por ciento de los casos iniciales que desarrollan esta patología. Está caracterizada por brotes en los que se manifiestan síntomas nuevos o aumentan los pre-existentes, desarrollándose de forma aguda y evolucionando a lo largo de días o semanas, seguidos de periodos estables. El intervalo de tiempo libre de trastornos entre cada uno de los brotes puede variar de forma individual, y puede transcurrir un período de meses e incluso años antes de que la enfermedad se vuelva a manifestar en otra recidiva o brote.
En el caso de la Esclerosis Múltiple secundaria-progresiva (EM SP), si bien su comienzo es similar al de la EMRR, después el número de brotes se reduce y el curso se caracteriza por un deterioro continuo de las funciones, independientemente de los posibles ataques. Es decir, que esta forma de la enfermedad está marcada por unas remisiones incompletas, ocurridas tras los brotes, que producen aumento de discapacidad del enfermo y la disminución de su calidad de vida. Es la segunda etapa de la esclerosis múltiple para casi la mayoría (80 por ciento) de los pacientes inicialmente diagnosticados como remitente-recidivante, a lo largo de 10 años.
Por otra parte, la Esclerosis Múltiple primaria-progresiva (EM PP), es la forma menos frecuente de la esclerosis múltiple, ya que representa sólo el 10 por ciento de los casos. Se caracteriza por un deterioro constante en las funciones desde el comienzo y los pacientes nunca padecen brotes agudos. Para estos enfermos el comienzo de la enfermedad es más tardío y tienen un peor pronóstico en cuanto a la discapacidad en comparación con aquellos diagnosticados con EM de recaídas y remisiones.
Por último, la Esclerosis Múltiple progresiva-recidivante (EM PR) también comienza con un curso progresivo aunque los pacientes experimentan brotes ocasionales que se superponen a dicho curso progresivo de la enfermedad.
La importancia de un adecuado diagnóstico
A este respecto, el doctor Argente señaló que "éste se realiza en función del cuadro clínico, basándose en la aparición de determinados síntomas y de los resultados del examen neurológico, y con la práctica de pruebas complementarias como la Resonancia Magnética Nuclear (RMN) cerebral y de médula espinal, pruebas electrofisiológicas y de análisis del líquido cefalorraquídeo".En este sentido, este especialista destacó la importancia que ha adquirido al Resonancia Magnética Nuclear. "La RMN ha sido clave para mejorar la fiabilidad y la precocidad en el diagnóstico, y la generalización de su accesibilidad, junto con la sofisticación de las técnicas de adquisición de imágenes, han permitido conocer mejor cómo se desarrolla la enfermedad".
Sin embargo, hay que destacar que si bien el diagnóstico se basa sobre todo en la historia y exploración clínica, hay que tener en cuenta que el especialista debe asegurarse que el paciente no sufre otra patología que pudiese manifestar síntomas similares a los de la Esclerosis Múltiple.
Además de estas pruebas, los médicos disponen de otros métodos para evaluar la discapacidad que provoca la enfermedad y para observar su progresión. La medida más usada es la Escala Ampliada del Estado de Discapacidad (EDSS), desarrollada en 1985. Este sistema mide la discapacidad del paciente en una escala que va de 0 a 10 (muerte a causa de la EM). Un rango de 3 indica discapacidad moderada, mientras que uno de 7 se establece para una persona que precisa la silla de ruedas.
La escala EDSS trabaja conjuntamente con otro sistema de medición denominado Sistemas Funcionales (FS). Mientras que la EDSS mide la totalidad máxima de la función del paciente con esclerosis múltiple, la FS mide la función en un área determinada. Esta parte del sistema de evaluación proporciona datos específicos para cada una de las siguientes áreas: sistema motor (piramidal), cerebeloso, tronco cerebral, sensorial, control de esfínteres (intestino y vejiga), visual, y cerebral o mental. Cada grado de FS puede ser comparado a través del tiempo para determinar cómo ha progresado la discapacidad de una función en particular.
Las Unidades Integrales de Esclerosis Múltiple
Los especialistas coinciden en indicar que el tratamiento del paciente afectado de EM debe abordarse desde una perspectiva médica e integral. En esta línea cabe destacar el papel que tienen las Unidades de Esclerosis Múltiple, que cumplen con una triple función: asistencial, docente y de investigación.El doctor Rafael Arroyo, jefe de la Unidad de Esclerosis Múltiple del So de Neurología del Hospital Clínico Universitario San Carlos de Madrid, comenta que "una Unidad de EM debe prestar una atención individual y personalizada al paciente, con facilidad en el acceso y con la posibilidad de poder optar a todos los tratamientos actualmente disponibles en el mercado nacional e internacional. El papel asistencial es la base fundamental de una unidad de este tipo", y añade "hay dos momentos claves para el enfermo de esclerosis múltiple: cuando se le diagnostica la enfermedad y cuando padece un brote".
Para poder llevar a cabo sus funciones, dichas Unidades "deben estar coordinadas por un neurólogo con amplia experiencia asistencial e investigadora en EM. Junto a él también son necesarios más neurólogos y personal de enfermería especializada dedicados en exclusividad a esta enfermedad. Además son fundamentales los contactos estrechos con otros numerosos profesionales como investigadores básicos, neurorradiólogos, oftalmólogos, rehabilitadores, psicólogos, que apoyan la labor de la Unidad".
En referencia a la tarea de investigación y docencia, el doctor Arroyo comenta que "la EM es una patología con múltiples líneas de investigación abiertas y tanto los profesionales como los pacientes se van a beneficiar, desde el punto de vista práctico, de una Unidad con este espíritu científico de investigación. Por otra parte tenemos la obligación de formar a futuros profesionales, neurólogos o no, con una alta formación continuada sobre EM, así como presentar y compartir todas nuestras experiencias con otros colegas en foros nacionales e internacionales".
En busca del tratamiento más óptimo
Sobre su tratamiento y debido a las características propias de la EM, el doctor Argente subraya "la importancia de ofrecer al paciente todas las posibilidades terapéuticas (tratamiento farmacológico para mejorar los síntomas, además de fisioterapia, apoyo psicológico y social) que le permitan no sólo mejorar su calidad de vida sino también su adaptación a una enfermedad crónica, cuya evolución es incierta y que conlleva la aparición de discapacidad".En este sentido, cabe destacar que si bien aún no hay tratamientos disponibles capaces de curar la EM, los interferones han realizado una importante aportación ya que constituyen el primer tratamiento que ha demostrado de forma científicamente válida modificar el curso de la enfermedad, reduciendo el número de brotes y la progresión de la patología.
"Desde el primer estudio realizado con el interferon en pacientes con EM se pudo apreciar que existía una relación entre dosis y eficacia en la respuesta, a favor de dosis mayores", señala el doctor Óscar Fernández, director del Instituto de Neurociencias Clínicas del Hospital Regional Universitario Carlos Haya de Málaga, quién añade que "con posterioridad, este hecho ha sido comprobado en sucesivos estudios, y hoy día está fuera de cualquier duda científica que más dosis es mayor eficacia".
Con respecto a los beneficios que puede aportar esta investigación de dosis de interferon en pacientes con EM en términos de eficacia y seguridad, el doctor Fernández explica que actualmente se están llevando adelante estudios como BENEFIT cuyo objetivo es demostrar la conveniencia de tratar la EM precozmente con dosis altas. Por otro lado el estudio BEYOND pretende demostrar que dosis mayores de IFNB 1b que las actuales, se toleran bien y ofrecen una opción terapéutica que "permitirá adaptar la dosis de interferon a la respuesta de los pacientes, de forma que se alcance el máximo beneficio de este tratamiento".
Por otro lado, también siguen realizándose investigaciones sobre el papel de los anticuerpos neutralizantes (AN), unas proteínas que genera el sistema inmunológico de forma natural contra cualquier agente externo, y que en el caso de esta patología actuarían impidiendo que el interferón produzca el efecto que se espera al no reconocerla como algo propio y tratar de eliminarla.
Con relación a la relevancia clínica de los AN, el doctor José María Prieto, neurólogo del Servicio de Neurología del Hospital Clínico Universitario de Santiago de Compostela, explica que "inicialmente se había supuesto que en los pacientes con AN la eficacia del interferon sería menor. Sin embargo no está tan claro que esto sea así. Hay pacientes con mala respuesta al tratamiento y sin AN y pacientes con AN positivos y buena evolución clínica. Asimismo sus niveles en la sangre varían a lo largo del tiempo, por lo que este es un dato más que hace dudar de la importancia que en un inicio se les asignó como bloqueadores de la eficacia terapéutica".
En cualquier caso, uno de los temas que más preocupa es que, por su carácter de enfermedad crónica, la Esclerosis Múltiple requiere un tratamiento farmacológico paliativo prolongado, así como una asistencia permanente y una mayor concienciación por parte de toda la sociedad.
Otras notas
DataSoft es una base de datos especialmente diseñada para institutos de atención de personas con capacidades especiales. Se ha intentado ,como premisa principal, que su uso sea sencillo, claro y seguro.
La hipertrofia nulípara o virginal del seno (VBH, por sus siglas en ingles: Virginal Breast Hypertrophy), también llamada gigantomastia juvenil, es una afección médica benigna poco frecuente que causa el crecimiento excesivo, difuso y en algunos casos dis

El apuro de Brasil para completar los trabajos en los estadios de la Copa del Mundo ha sido especialmente estresante para los aficionados en sillas de ruedas, quienes temen que tendrán que luchar con rampas, gradas y aceras aún sin terminar.


